Virusul papiloma uman
Sub papiloma intelege tumorile benigne ale pielii, structura sa conține vasele de sânge și țesut conjunctiv, acoperite cu epiteliu, care crește în sus și spre exterior papile distragere în diferite direcții seamănă cu conopidă. Dacă o persoană are o mulțime de negi, o afecțiune numită papilomatoza.
conținut
- Ce este un papilloma?
- Descrierea virusului papiloma uman
- Cum este hpv
- Video: hpv: o boala sau o cascadorie de publicitate?
- Infectia cu hpv
- Simptome de hpv
- Video: hpv si cancerul de col uterin
- Diagnosticul de papilomavirus uman
- Metode de examinare și diagnosticare a hpv se încadrează în următoarele:
- Tratamentul pvi
- Factori de risc pvi
- Prevenirea infecției cu papilomavirus uman
- Hpv si sarcina
Ce este un papilloma?
Acest tip de tumora care se dezvolta din epiteliu scuamos și deasupra suprafeței protrudes pielii sub forma papilei. Acestea pot fi găsite pe piele, mucoasa gurii, nasului, sinusurilor, faringelui, corzilor vocale, vezica urinară și organele genitale. Papiloma arata ca o muchie built-up, dimensiunea de 1-2 cm, sub forma unor tumori solide sau moi pe picior, suprafața ei inegală, seamănă cu conopidă.
papiloame cutanate pot avea culori diferite - o culoare diferită de la alb murdar-maro, în cazul în care se găsește pe pielea feței și gâtului, provoacă defecte cosmetice. Există și alte locuri de apariție, de exemplu, în cazul în care se produce papilom pe mucoasa laringelui poate perturba de voce sau de respirație.
Descrierea virusului papiloma uman
Cel mai adesea cauzate de apariția virusului papiloame papiloma uman (HPV), care este un virus ADN, este sub forma unui icosaedru compus din 72 capsomerelor. Ea aparține familiei de Papovaviridae. Ea are tropism la celulele epiteliale umane (piele și pe mucoase colivie). Genomul virusului este format din ADN dublu spiralat sub forma unui inel. Virusul nu are coajă diametru virion de 55 nm. Poate fi mult timp pe suprafața diferitelor elemente, precum și apă și aer.
O trăsătură distinctivă a HPV este specificitatea sa de tesut. Au studiat în jur de 100 de tipuri de virus al papiloame umane, fiecare dintre acestea afectează anumite țesuturi. De asemenea, anumite tipuri sunt de risc ridicat, și nizkoonkogennymi sredneonkogennymi. Sub HPV oncogenice ei înțeleg capacitatea sa de a induce transformarea stratului epitelial infectate cu virus in cancer.
tipuri de virus papiloma uman sunt notate cu numere. Prin viruși reduse de risc oncogene includ 6, 11, 42, 43, 44 și 73 de tipuri. Viruși tipurile 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 sunt clasificate ca specii periculoase capabile, în anumite condiții, cauza procesului malign. Cele mai dezavantajate sunt tipurile 16 și 18 de tip HPV. Ei sunt responsabili pentru dezvoltarea cancerului de col uterin cu celule scuamoase si adenocarcinom, respectiv.
HPV nu se reproduce în cultura de celule. Introducerea virusului are loc în celulele bazale ale epidermei și celulele membranei mucoase, unde există o acumulare a virusului și replicarea acestuia. Următorul vine persistența virusului în diferite straturi de țesut epitelial, urmată de mecanisme de încorporare ale carcinogenezei.
Cum este HPV
Pentru penetrarea HPV în țesutul epitelial al virusului necesita contactul direct cu pielea sau membranele mucoase.
Video: HPV: o boala sau o cascadorie de publicitate?
Cel mai adesea, infecția se produce în prezența micro-traume:
1. în timpul actului sexual tradițional cu un om, nu numai că au manifestări clinice sau subclinice ale infecției cu HPV, dar, de asemenea, pentru a transporta virusul.
2. în timpul sexului anal si oral.
Există o modalitate de uz casnic de infecție, prin mâinile unei persoane infectate, articole de uz casnic - dar datele privind infecția prin zi cu zi nu este în prezent verificată. Infectia poate aparea in astfel de locuri publice, cum ar fi bai, piscine. Poate autoinfection (autoinoculare) în timpul bărbieritului, îndepărtarea părului, unghiilor obkusyvaniya în prezența manifestărilor de HPV alte site-uri.
Infectarea nou-nascuti are loc cu trecerea canalului de naștere al mamei infectate, ca urmare a aspirației conținutului vaginului și ale colului uterin. În plus, există cazuri de infecție a copiilor născuți prin cezariană, care nu exclude riscul de infecție intrauterină. Nu este exclus mecanism de aer picătură, așa cum în practica noastră au observat în mod repetat cazuri de infecție a lucrătorilor medicali care au efectuat o intervenție chirurgicală la pacienții cu HPV (undelor radio de coagulare, lazervaporizatsiya).
Infectarea în timpul ginecologice și examene medicale urologice este posibilă numai atunci când se utilizează neodnorazovyh instrumente medicale și mănuși.
Există dovezi că infecția poate apărea la persoanele care sunt angajate în măcelării, prelucrarea cărnii și peștelui. În acest caz, boala apare, care se numește „veruci măcelarilor.“
Este folosit pentru a fi agentul cauzator al bolii se transmite strict prin contact sexual, dar cu introducerea în practica de zi cu zi a reacției în lanț a polimerazei, există dovezi ale unui eventual transfer al virusului de la mamă la copil în timpul sarcinii și al nașterii. Puțin probabil, dar nu exclude complet posibilitatea de transmitere a virusului prin sânge, prin zi cu zi și alăptării. Cu toate acestea, modul principal de transmitere a HPV ramane un mod sexual.
Penetrante în corpul uman, HPV se transmite prin sange si este fixat pe organele genitale celule epiteliale, perineului sau anus. Virusul pătrunde apoi celulele pielii și încorporate în ADN-ul său, determinând celula să funcționeze în mod diferit. celule deteriorate începe să crească rapid și să împartă, aducând peste o parte din ceea ce timp există o caracteristică a creșterii bolii.
Perioada de incubație a virusului papilloma uman este, de obicei, de 2-3 luni, dar încă, în anumite circumstanțe, de data aceasta poate fi redusă sau crescută până la câțiva ani.
Virusul trăiește și se manifestă pe piele și membranele mucoase și se transmite din aceste zone de contact - la o atingere. Astfel, HPV nu este o boala care se transmite numai prin contact sexual, iar infecția nu acuza partenerul de infidelitate. Desigur, actul sexual - este, de asemenea, motivul pentru transmiterea de contact a virusului, dar virusul papiloma uman ar putea fi transmise prin tine și de zi cu zi. In plus, HPV poate trăi în organism pentru o lungă perioadă de timp, chiar de la naștere și apar pentru prima dată în mijlocul vieții din cauza imunității mai mici. Deci, nu ar trebui să fie legată de prima manifestare a infecției cu virusul recente - ar putea fi întâmplat cu mult timp în urmă, dar nu știi.
Virusul se transmite destul de ușor - și metode de transmisie, precum și frecvența infecției. Prin urmare, prevalența ei printre oameni este foarte mare. Cele mai multe persoane infectate cu virusul papilloma uman și infectează drugih- o treime din femeile de vârstă fertilă supuse unui examen de rutină, există manifestări externe ale infecției cu virusul papilloma uman - veruci genitale. Prin urmare, dacă găsiți infecția cu papilomavirus - nu fi surprins. Prezența acestui virus în organismul uman mai mult decât de obicei și de așteptat, decât absența acestuia.
infectia cu HPV
HPV (PVI) - o boală cauzată de virusul papilloma uman (HPV), care se dezvoltă pe piele și membranele mucoase.
La introducerea celulelor produse proliferarea virusului in forma de negi, papiloame, condiloame forme diferite. Aproximativ 50% dintre persoanele active sexual cel puțin o dată în viața lor dobândită HPV. În cele mai multe cazuri, infecția fie nu se manifesta, sau simptomele sale dispar în termen de 1 - 2 ani. În unele cazuri, de auto-vindecare, dar, de obicei, există un curs de recidivanta cronica a bolii.
PVI este una dintre cele mai frecvente infecții virale urogenitale, diferă cu transmitere sexuală manifold manifestările sale clinice. Există aproximativ 100 de tipuri de virus, din care cel puțin 30 a lovit regiunea anogenitală.
Penetrante în corpul uman, papilomavirusuri duce la dezvoltarea diferitelor tumori. În funcție de tipul de virus - sau epizomal introsomalny - acestea pot duce la formarea unor forme benigne sau canceroase. Infectia cu HPV este un factor de inducere în dezvoltarea leziunilor maligne ale colului uterin (cancer de col uterin), vulvei si vaginului la femei si cancer de penis la barbati.
Pe lângă clinice și subclinice în acest tip de infecție apare adesea un așa-numita transport, fără forme manifeste luminoase ale bolii. Astfel de forme sunt detectate întâmplător în sondajul - este de 30% din populația sănătoasă!
papiloma virus pot apărea oriunde: sub brate, pe gat, sub glandele mamare la femei, pe pleoape. Se pare, de asemenea, pe membrana mucoasă a gurii, nasului, sinusurile paranazale, faringelui, corzilor vocale și a vezicii urinare pot afecta membranele mucoase ale stomacului și intestinelor. Dar cele mai comune negii dori să se stabilească pe organele genitale.
În plus față de inconveniente cosmetice și disconfortul pe care le pot provoca, în creștere, papiloma probabilitatea extrem de periculos de a dezvolta cancer, in special la femei. Uneori, acestea provoacă sângerare și sedimentate de pe membrana mucoasa a laringelui, ceea ce duce la o perturbare a vocii sau de respirație.
Bărbații și femeile sunt la fel infectate. Cel mai adesea, virusul papiloma uman infecteaza persoanele cu un sistem imunitar compromis.
Riscul de infectie este crescut la cei care duc o viață promiscuă are obiceiuri proaste, de exemplu, o mulțime de fumatori, drinkers grele si femei, utilizarea pe termen lung a contraceptivelor orale. Recent, acest virus este activat și oameni destul de tineri, nu numai dupa actul sexual, dar, de asemenea, după diverse șocuri interne - medicamente lung, gripa, probleme gastro-intestinale atunci când vizitează piscina, pe plaja - care este, în cazul în care există umiditate ridicată iar pielea este, practic, nu sunt protejate de îmbrăcăminte.
Puteți deveni infectate și de oamenii care trăiesc cu sau sunt în contact apropiat - pentru că purtătorul virusului poate fi orice persoană.
În timpul virusului papiloma de muncă sunt garantate virtual este transferată de la mamă la copil. Prin urmare, cei dragi trebuie să fie tratate toate împreună într-o singură și, în același timp, în caz contrar boala nu a scăpa de.
simptome de HPV
Caracterizat de formațiuni papillomatous pe piele și membranele mucoase externe. papiloma virus participă chiar și la formarea de calusuri pe picioare. Papiloma pentru viața umană se manifestă în diferite moduri. La început, aceste veruci comune, verucile junior, negi.
In urma comune negii de pe piele, mucoase apar de obicei, papiloamele pe o tulpină subțire. Cel mai adesea ele apar în axile, în jurul gâtului, pe pleoape. Papiloame, alunițe sau orice alte excrescente ale pielii trebuie să fie eliminate în scop profilactic, fără a aștepta renașterea lor în boala.
Virusul infecteaza stratul inferior stratul profund al pielii sau mucoasei, a crescut proliferarea celulară se produce acest strat, ceea ce duce la formarea de tumori. Virusul în sine în straturile profunde nu sunt propagate, multiplicarea intensa are loc în straturile de suprafață - în celule scuamoase, care sunt în proces de a impinge la suprafata compartimentarea stop si devin mai potrivite pentru propagarea virusului.
kondillomy Pointed (Sondylomata acuminata). Papilomavirusul Cauzata (HPV 6,11) de tip. Cea mai frecventă manifestare a infecției cu papilomavirus uman. Modul de transmitere a sexual.
Sediu bărbați - preputului, santului coronală glandului penisului, femei - vestibul, labiile mici si mari, zona anusului.
Video: HPV si cancerul de col uterin
Diagnosticul de papilomavirus uman
În ultimii ani au înregistrat progrese semnificative în diagnosticul și tratamentul infecției cu HPV, precum si instituie un vaccin preventiv impotriva virusului papiloma uman - Gardasil. In faza de dezvoltare și de alte vaccinuri. Acest lucru a permis de a sistematiza date despre papilomavirus și a bolilor asociate, precum și să se apropie de crearea unui singur algoritm de pacienți infectați cu HPV dezvolta o strategie de tratament. Au studiat toate infecția cu HPV mod definit multe dintre mecanismele patogenezei procesului infecțios, modificări morfologice, starea sistemului imunitar uman. De mare importanță este respectarea tuturor măsurilor preventive care vizează reducerea numărului de boli cauzate de papilomavirus.
În acest moment, încă nu există norme uniforme de diagnostic și tratament al pacienților cu PVI. Deoarece manifestările HPV sunt variate și acoperă o varietate de localizare, diagnosticul medicilor implicați în diverse specialități. În această secțiune, ne vom concentra pe algoritmi și metoda de diagnosticare a zonei urogenitale URL.
Ancheta trebuie să fie:
1. bărbați activi sexual și femei de toate vârstele (în special cei care au mai mulți parteneri sexuali și sex prima devreme).
2. Bărbații și femeile care au simptome de alte procese infecțioase și inflamatorii, cum ar fi gonoreea, chlamydia, sifilis, HIV - infecție, etc.
3. Bărbații și femeile care au dovedit în mod semnificativ prezența unor factori de risc pentru infectia cu HPV.
4. Bărbații și femeile care au formarea exophytic în regiunea anogenitală și cavitatea orală.
5. Femeile cu patologie de col uterin de orice etiologie.
6. Bărbații și femeile supuse unui examen de rutina inainte de planificarea sarcinii.
Diagnosticul PVI să fie aprofundată și mai multe etape, este de dorit să se îndepărteze de la metodele de examinare de rutină. În unele cazuri, diagnosticul bolilor cauzate de HPV, complexitatea nu este. În unele situații, detectarea virusului este o constatare aleatoare.
Metode de examinare și diagnosticare a HPV se încadrează în următoarele:
1. inspecția vizuală a centrelor de prejudiciul presupus.
2. Colposcopia și de a folosi o lupă.
3. citologie.
4. Metode moleculare-biologice.
5. Metode histologică.
Sondaj complex privind PVI ar trebui să includă teste obligatorii pentru diagnosticul de sifilis, HIV si hepatita. De asemenea, este necesar sunt microscopia frotiurilor din uretră, vagin si colul uterin, PCR și metodele bacteriologice de investigare a altor infecții, boli cu transmitere sexuală.
diagnosticare PVI nu produce prea multe dificultăți - papiloma detectate în timpul screening-ul de rutină de către un dermatolog sau un ginecolog. Pentru a se asigura că natura lor virale, PCR este utilizat - un mod special de cercetare care a urmărit să identifice particule virale în frotiuri din mucoasa vaginului sau zgarieturilor colului uterin,. La detectarea virusului papilloma simptomelor relevante efectuat biopsie. Diagnosticul necesita depistarea mai precoce a prezenței virusului papilloma uman în zona genitală cu serotipuri de testare ale marekrom oncogene de HPV, deoarece acest lucru poate duce la cancer.
tratamentul PVI
Diagnosticul necesită prezența papilomavirusului HPV poate fi utilizat pentru a identifica în zona anogenitală cu testarea serotipuri de virus papiloma uman cu marekrom oncogene, deoarece acest lucru poate duce la cancer.
Eliminarea papiloame (negi, veruci) nu scutește pacientul de aspectul lor secundar. HPV este o boală virală și persoana rămâne un purtător al virusului în câțiva ani. Prin urmare, în ceea ce privește prevenirea bolilor trebuie pentru a restabili starea de sănătate a întregului corp ca întreg.
Trebuie remarcat faptul că detectarea virusului în sânge uman, tratamentul nu este atribuit întotdeauna. Dacă HPV este prezent in organism, dar sondajul arată că nici un simptom, tratamentul nu se efectuează în mod normal, cu excepția terapiei aplicate immunnoukreplyayuschey dacă este necesar.
Cauza papilom - infecția cu virusul, prin urmare, tratamentul cu succes a virusului papilloma uman este posibilă numai în cazul în care antivirale și imunomodulatoare terapia de alfabetizare. Elimină papiloame și verucile pot fi de mai multe metode.
In clinici pentru tratamentul negilor si papiloamelor ale celor mai comune metode de îndepărtare a tratamentului cu laser a azotului viral papiloame (crioterapie) și o metodă de undă radio de tratament. Toate acestea vă permit să eliminați papiloame și verucile genitale. Pacientii propus, de obicei, pentru un tratament cu laser sau radioskalpelem. Ambele metode oferă sterilitate și proceduri permit obținerea celui mai mare rezultat estetic de calitate este lipsa de cicatrici după îndepărtarea papiloame. Un laser posedă proprietăți suplimentare. fascicul laser extrem de precise, în procesul de expunere dezinfectează rana și stimulează resursele interne pentru a netezi pielea vindecarea ei. Laser - perfect, chiar "ginecologie" tratamentul papiloma în vulvei, precum și pentru tratamentul infecției cu HPV la barbati cat si calitatea deosebita a fasciculului laser oferă vindecare rapidă.
După îndepărtarea tratamentului tumorilor pot fi trimise la un laborator pentru examinare histologică.
Cu toate acestea, trebuie să ne amintim că pentru a scăpa de veruci ale pielii - nu înseamnă o vindecare completă a virusului papilloma uman. Complet eliminata din HPV medicina corpului uman nu a fost încă în măsură să fie, prin urmare, în condiții favorabile papilom pot reapărea. Pentru a evita acest lucru, trebuie să ducă un stil de viață sănătos prin sprijinirea sistemului imunitar. Și care poate ajuta tehnologia modernă.
După lichidarea papilloma a avut loc terapie imunomodulatoare, care stabilește rezultatul. Acesta prevede scăderea multiplă în activitatea virusului și prevenirea apariției unor noi creșteri pe piele.
HPV adesea utilizat în medicamente - interferonilor: substanțe care sunt produse de organismul uman pentru a proteja împotriva infecțiilor virale. Este, de asemenea, utilizat pentru tratamentul agentului inovator PVI - terapia cu ozon. picurător Ozonul consolida sistemul imunitar si activitatea virusului congelat. Deoarece infecția cu HPV este vindecat timp de 5-10 ani. Pentru toate meritele sale, ozon reîmprospătează perfect si elibereaza de stres perfect.
In tratamentul papilomavirus risc cancerigen ridicat nevoie de mai multe sfaturi oncolog. Tratamentul de HPV 31, 33, 16, 18, 56 tipuri de legare este însoțită de examenul citologic, și în mod necesar include îndepărtarea și tratamentul antiviral kondillom.
Toți pacienții trebuie să fie prescrise medicamente care sunt proiectate pentru a asigura o vindecare fără probleme a pielii. Numai în acest caz, tratamentul papilomaioză al pielii poate fi considerată un succes.
Astfel, tratamentul infecțiilor cu virusul papilloma zona anogenitală include următoarele activități:
1. interferența Distructive urmărește distrugerea tumorilor exophytic și stratul epitelial modificat.
2. Utilizarea agenți imunomodulatori și imunostimulatori.
3. Utilizarea antivirale (care acționează asupra proceselor de replicare de transcriere și transformarea ADN-ului).
4. Utilizarea medicamentelor citotoxice.
5. Terapia fotodinamică (în practica generală nu se aplică).
6. Vaccinarea terapeutică (metoda este de a deveni studiile clinice).
7. Terapie simptomatică și suplimentare (tratamentul bolilor concomitente).
În prezența negilor exophytic în bărbați și femei, în cazurile în care tabloul clinic este tipic de necesitatea de a efectua un tratament de combinație. Astfel, în orice caz, se demonstrează deținerea entităților eliminarea. Înainte de a șterge, de câteva zile, li se atribuie o varietate de medicamente (interferoni, inductori ai imunomodulatori endogene de interferon, agenți anticancer), dar un efect terapeutic pronunțat dovezi convingătoare de utilizare a acestor regimuri nu. Acest regim de tratament se numește terapie combinată.
Costurile de mutare pentru a efectua metodele de unda de coagulare radio sau fotocoagulare cu laser. Utilizarea substanțelor chimice locale pentru formațiunile de distrugere de multe ori nu conduce la efectul dorit, dar numai contrar creează anumite dificultăți în timpul tratamentului ulterior, ceea ce duce la necesitatea expunerii repetate. La rândul său, distrugerea chimică duce la dezvoltarea unei zone de mare de tesut cicatricial. Acest lucru se datorează faptului că este imposibil de a controla procesul de eliminare complet. Se spune că educația la distanță ar trebui să fie efectuată prin orice metodă simultan.
Atunci când tratamentul formelor subkinicheskih papilomavirus se realizează pe toate principiile de tratament formațiuni exophytic, cu condiția ca medicul evaluează volumul complet de leziuni tisulare. În caz contrar, mai potrivit observației dinamice. Mai mult decât atât, în astfel de cazuri justificate utilizarea terapiei locale imunitar.
este necesar un tratament specific Latent PVI. Acest lucru este util mai ales pentru tinerele femei și bărbați. O parte semnificativă a acestor pacienți provine din autoepurarea HPV în termen de 1-2 ani. Tratamentul medicamentos este ineficient, costisitor și inutil. Cu toate acestea, în 10-15% din cazuri, există o dinamică negativă care conduc la dezvoltarea unor forme clinice de boală. Acest lucru se întâmplă cel mai adesea în prezența unor factori adverse, cum ar fi prezența altor co-infectioase procese inflamatorii zona anogenitală sau reinfectare. Este de asemenea posibilă dezvoltarea unor forme manifeste de PVI contribuie la tulburări ale sistemului imunitar, precum și o varietate de boli cronice, în special din partea sistemului endocrin (diabet).
Prognoza este de obicei pozitiv. În unele cazuri, după îndepărtarea probabilității reapariției papiloame și malignitate. La detectarea verucilor genitale este chimicalele de tratament (Podophyllin, podofilotoxina) sau îndepărtare chirurgicală. De multe ori negii dispar fara tratament. veruci genitale - acestea sunt mici excrescente, de culoarea pielii care pot aparea pe organele genitale, in jurul anusului, uneori în gură.
Factori de risc PVI
Printre factorii de risc în primul rând sunt caracteristici ale comportamentului sexual. Acest debut precoce al activității sexuale, schimbarea frecventă a partenerilor sexuali, un număr mare de parteneri sexuali, folosirea prezervativului neglijare. În plus, există dovezi concludente că PVI este aproape întotdeauna găsit în asociere cu alte boli, infecții cu transmitere sexuală: Chlamydia, trichomoniaza, herpes genital, și ureaplazmozom mico.
Cele mai frecvente infecții cu HPV apare la tineri 18-30 ani. În același timp, eliminarea fenomenului cunoscut (auto-distrugere a corpului uman de virus) în rândul tinerilor cu vârsta sub 25 de ani. Eliminarea se poate ajunge la 70%, iar lungimea sa este de aproximativ 8 luni în cazul în care încetarea infecției repetate. Acest lucru poate avea loc, de asemenea, eliminarea manifestărilor clinice ale infecției cu HPV. procese maxime maligne cervicale apar la vârsta de 45-50 de ani.
Printre caracteristicile manifestările infecției cu HPV este că forma clinică a bolii tind sa se repete. La unul și același pacient poate satisface simultan mai multe tipuri de HPV. De o importanță deosebită este infecția papilomavirus uman la femeile gravide.
Prevenirea infecției cu papilomavirus uman
Prevenirea HPV are un impact mare asupra reducerii riscului de cancer de col uterin la femei si cancer de penis la barbati. În prezent, prevenirea PVI este împărțit în următoarele opțiuni:
1. Prevenirea primară. Este depistarea precoce a diverșilor factori de risc pentru infecție și răspândirea infecției, dezvoltarea de metode de prevenire. Aceasta include dezvoltarea metodelor de vaccinuri profilactice împotriva HPV.
2. Prevenirea secundară. Această secțiune include elaborarea și punerea în aplicare a programelor de screening de diagnosticare, care permite detectarea bolii cât mai curând posibil.
3. Prevenirea papilomavirus tertiar. Aceasta are drept scop de a reduce frecventa recidivelor pacientii posibil deja infectate.
Cel mai important aspect al prevenirii PVI este educația pentru sănătate în rândul adolescenților, care sunt pur și simplu devin activi sexual. În primul rând, există o explicație a principalelor aspecte ale bolii, complicațiile și pericolele sale.
Printre metodele cele mai eficiente și mai simple de prevenire a infecției cu HPV cu virusul papilloma uman este utilizarea unor metode de barieră în timpul actului sexual cu parteneri noi, precum și un studiu cuprinzător preliminar al partenerilor sexuali înainte de începerea vieții sexuale regulate. În cazul detectării infecției cu HPV ar trebui să fie încurajați să examineze toți partenerii sexuali din ultimele 6-12 luni.
O parte extrem de important de prevenire primara este vaccinarea impotriva HPV, iar efectul maxim se obține prin introducerea vaccinului înainte de începerea vieții sexuale regulate. Rusul înregistrat și utilizat vaccinul Gardasil.
Prevenirea secundară PVI include programe de screening. Sarcina înființării acestei unități este identificarea unor boli potențial periculoase ale colului uterin, ceea ce poate duce la cancer. Metode optime de investigare sunt Pap-test, care se efectuează simultan cu detectarea HPV prin diagnostice PCR sau HPV Digenes-test și studiul colposcopie.
HPV si sarcina
In timpul sarcinii, femeile infectate cu HPV, există un procent mai mare a formelor clinice ale bolii, si a verucilor exophytic cresc mari. În același timp, de multe ori după naștere vine dispariția lor spontană. Acest lucru se datorează modificărilor nivelurilor hormonale, ceea ce conduce la vascularizarea crescută a țesuturilor, încălcarea indicatorilor de relație microbiocenosis vagin și pot influența activitatea funcțională a sistemului imunitar.
Înainte de a planifica o sarcină trebuie să nu efectueze un studiu pentru a elimina AAH. Planul de inspecție trebuie să includă PCR-diagnostic sau HPV-testul Digene. Colposcopie și citologie în mod necesar în toate cazurile, prezența PVI. Dacă în timpul sarcinii a relevat prezența displaziei cervicale la toate nivelurile, ar trebui să înceapă imediat terapia anti-inflamatorii si antivirale, dupa care reefectuată Papanicolau-test.
Infectia cu HPV Latent nu este o contraindicație pentru planificarea sarcinii. Dar, în cazurile în care există diferite forme clinice ale bolii, este prezentat un tratament care deține înainte de sarcină.
Tratamentul PVI la femeile gravide ar trebui să fie efectuate în 1 trimestru. Dacă există eekzofitnyh verucile demonstrat eliminarea lor, la fel ca în etapele ulterioare ale sarcinii pot aștepta o creștere rapidă a acestora. Este plină cu diverse complicații în cursul în continuare a sarcinii și la naștere. În plus, în timpul trecerii de canalul de nastere posibila infectarea a copilului cu dezvoltarea ulterioară a papilomatoza laringian.
Deși eliminarea negilor folosind metodele recomandate de degradare chimică, favorizat îndepărtarea verucilor prin coagulare undelor radio. Înainte de a înlătura necesitatea de a efectua igienizarea vaginului. Numirea imunostimulante și imunomodulatoare constată aprobarea fără echivoc. Preparatele topice sunt frecvent utilizate.
După îndepărtarea verucilor până apare naștere supraveghere medicală constantă și comportamentul acestora manipulări repetate în caz de recidivă. Concomitent, tratamentul concomitent bolilor inflamatorii ale organelor pelviene, normalizarea microflorei vaginale.
În cazurile în care în timpul sarcinii a relevat manifestări active ale AAH, inclusiv CIN 1 și 2, întreruperea sarcinii mai adesea efectuate. După tratamentul este efectuat din nou colposcopie si citologie. Atunci când detectarea CIN 2-3 pe timpul sarcinii mici oferi optim avort și un tratament adecvat. Cu toate acestea, tacticile pot fi diferite, decizia în mod specific în fiecare caz, în funcție de perioada de sarcină, vârsta pacientului, datele clinice și de supraveghere. În acest caz, este necesară consultarea medicului oncolog. Poate o mikrokonizatsii de col uterin in timpul sarcinii, urmat de nastere prin cezariana.
In prezenta cancerului de col uterin in timpul sarcinii, cu condiția ca adâncimea invaziei tumorii nu depășește 3 mm, se efectuează conization cervical (superficial). parte de la distanță a gâtului este supus la examenul histologic. Tactics este determinată după primirea datelor în colaborare cu oncolog histologie. operații radicale sunt efectuate la 4-6 săptămâni după naștere. Este demn de a spune că tactici absolut uniforme și nici o decizie nu se face în mod individual pentru tratamentul unor astfel de boli.
 Negi în timpul sarcinii: nu periculoase, dar este extrem de contagios!
Negi în timpul sarcinii: nu periculoase, dar este extrem de contagios! Papiloma în timpul sarcinii: nu atinge probleme până când în liniște?
Papiloma în timpul sarcinii: nu atinge probleme până când în liniște? Sarcina și papilloma virus: probleme, tratament, prognostic
Sarcina și papilloma virus: probleme, tratament, prognostic Papiloma în timpul sarcinii
Papiloma în timpul sarcinii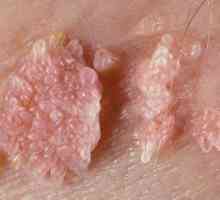 Papiloma pe loc intim în timpul sarcinii: cum să trateze papiloma în timpul sarcinii?
Papiloma pe loc intim în timpul sarcinii: cum să trateze papiloma în timpul sarcinii? Simptomele și tratamentul verucilor genitale
Simptomele și tratamentul verucilor genitale Veruci genitale in timpul sarcinii
Veruci genitale in timpul sarcinii Cum sa scapi de negi pe mâini, picioare și degetele de la picioare
Cum sa scapi de negi pe mâini, picioare și degetele de la picioare Papiloame la copii
Papiloame la copii Analiza HPV
Analiza HPV Ce trebuie să știți despre papilomavirus uman la femei?
Ce trebuie să știți despre papilomavirus uman la femei? Cum sa scapi de negi pe locurile intime?
Cum sa scapi de negi pe locurile intime? Un chist in gat: ce este pericolul ei?
Un chist in gat: ce este pericolul ei? Metodele pentru îndepărtarea verucilor
Metodele pentru îndepărtarea verucilor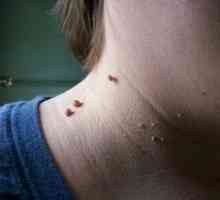 De ce sunt papiloame pe gât și cum să scape de ele?
De ce sunt papiloame pe gât și cum să scape de ele? Negi la copii
Negi la copii Papiloma în timpul sarcinii
Papiloma în timpul sarcinii Hemangiom la nou-nascuti
Hemangiom la nou-nascuti Hemangioame. Cauze, simptome și tratament
Hemangioame. Cauze, simptome și tratament Cauzele veruci pe pleoapa și metodele de îndepărtare a acestora
Cauzele veruci pe pleoapa și metodele de îndepărtare a acestora Epiteliul în urină în timpul sarcinii
Epiteliul în urină în timpul sarcinii
 Papiloma în timpul sarcinii
Papiloma în timpul sarcinii Hemangiom la nou-nascuti
Hemangiom la nou-nascuti Cauzele veruci pe pleoapa și metodele de îndepărtare a acestora
Cauzele veruci pe pleoapa și metodele de îndepărtare a acestora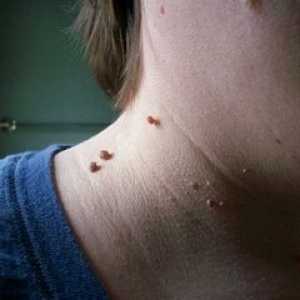 De ce sunt papiloame pe gât și cum să scape de ele?
De ce sunt papiloame pe gât și cum să scape de ele? Cum sa scapi de negi pe locurile intime?
Cum sa scapi de negi pe locurile intime? Analiza HPV
Analiza HPV Veruci genitale in timpul sarcinii
Veruci genitale in timpul sarcinii Metodele pentru îndepărtarea verucilor
Metodele pentru îndepărtarea verucilor Cum sa scapi de negi pe mâini, picioare și degetele de la picioare
Cum sa scapi de negi pe mâini, picioare și degetele de la picioare Papiloma în timpul sarcinii
Papiloma în timpul sarcinii